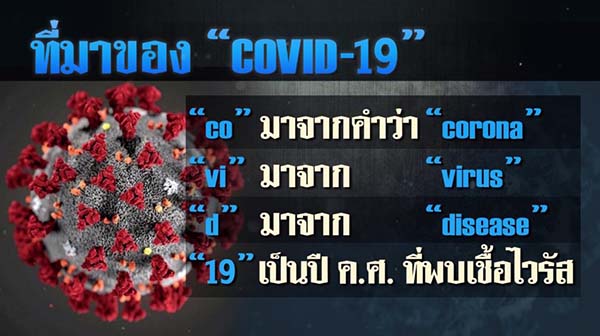
เรื่องน่ารู้เกี่ยวกับ COVID-19
จากโรคติดเชื้อไวรัส SARS-CoV-2
โดย ศาสตราจารย์เกียรติคุณ นายแพทย์อมร ลีลารัศมี

เชื้อไวรัสก่อโรคโคโรนา มีชื่อทางการว่าอะไร? covid 19 ย่อมาจาก?
เชื้อก่อโรคไวรัสโคโรนา มีชื่อชั่วคราวที่ใช้ในตอนแรกคือ 2019-nCoV ชื่อทางการในปัจจุบันคือ SARS-CoV-2 ส่วนชื่อของโรคติดเชื้อชนิดนี้เรียกว่า COVID 19 ย่อมาจาก CO แทน corona, VI แทน virus, D แทน disease และ 19 แทน 2019 องค์การอนามัยโลกตั้งชื่อแบบนี้เพื่อมิให้เกิด “รอยมลทิน” กับประเทศ พื้นที่ ผู้ป่วย ประชาชน และสัตว์ที่เกี่ยวข้องกับ จุดกำเนิดและการระบาดของโรคนี้
เชื้อไวรัส SARS-CoV-2 มีต้นตอมาจากที่ใด?
การศึกษารหัสพันธุกรรมและการเรียงลำดับของรหัสแต่ละตัวจะบอกถึงต้นตอของเชื้อ
การศึกษาพบว่าเชื้อไวรัส SARS-CoV-2 มีจำนวน 29,903 นิวคลีโอไทด์และพบว่า มีนิวคลีโอไทด์ที่เหมือนกันถึงร้อยละ 89.1 ของเชื้อ SARS-like coronaviruses ในค้างคาวที่เคยพบในประเทศจีนจึงจัดให้เชื้ออยู่ในจีนัส Betacoronavirus, ซับจีนัส Sarbecovirus และเป็นสมาชิกลำดับที่ 7 ของ Coronaviridae ที่ก่อโรคในคน ปัจจุบัน ทราบว่าต้นตอมาจากเชื้อไวรัสโคโรนาในค้างคาวและเกิด การกลายพันธุ์ ทำให้ได้เชื้อไวรัส SARS-CoV-2 เพียงแต่ไม่แน่ชัดว่า การกลายพันธุ์และการแพร่กระจายเกิดในสัตว์อื่น(intermediate host) ก่อนมาสู่คนหรือไม่? มีการศึกษายีนของเชื้อชนิดนี้ในตัวตัวลิ่น(หรือตัวนิ่ม) พบว่า มีรหัสพันธุกรรมเหมือนกับ SARS-CoV-2 ถึงร้อยละ 99 และตัวลิ่นเป็นสัตว์มีแกนสันหลังและเป็นสัตว์เลี้ยงลูกด้วยนมด้วย ดังนั้น ตัวลิ่นอาจจะเป็น intermediate host ก่อนแพร่เชื้อสู่คน หรือว่า เกิดการกลายพันธุ์ในค้างคาวแล้วกระจายมาสู่คนเลย (ค้างคาวเป็นสัตว์เลี้ยงลูกด้วยนม ส่วนนกเป็นสัตว์ปีก แต่ทั้งคู่มีเชื้อไวรัสโคโรนาอยู่ในตัวได้)

เชื้อไวรัสโคโรนาสายพันธ์ุอื่น มีสัตว์อื่น (intermediate host)
เป็นตัวแพร่เชื้อ สู่คนหรือไม่?
เชื้อ SARS-CoV ที่ก่อโรค SARS ในประเทศจีนในปี พ.ศ. 2546 มีอีเห็นหรือชะมด (palm civet) เป็น intermediate host และเชื้อ MERS-CoV ที่ก่อโรค MERS ในประเทศซาอุดิอารเบียในปี พ.ศ. 2555 มีอูฐเป็น intermediate host
เชื้อโรคชนิดนี้แพร่กระจายโดยวิธีใด?
การก่อโรคในทางเดินหายใจต้องมีการแพร่กระจายเชื้อทางอากาศ (airborne) สัตว์ที่แพร่เชื้อต้องร้องพ่นสิ่งคัดหลั่งออกมาทางปาก หรือผู้ป่วยต้องไอ ไอมีเสมหะ ผู้ที่อยู่ใกล้ชิดจึงสูดดมเชื้อในอากาศผ่านทางฝอยละอองขนาดใหญ่ (droplet) และฝอยละอองขนาดเล็ก (เล็กกว่า 5 ไมครอนเรียกว่า aerosol) เข้าไปในทางเดินหายใจ ถ้าใครอยู่ใกล้ผู้ป่วยในระยะ 1-2 เมตรจะติดเชื้อจากการสูดฝอยละอองขนาดใหญ่และฝอยละอองขนาดเล็กจากการไอจามรดกันโดยตรง ถ้าอยู่ห่างจากผู้ป่วย 2 เมตรขึ้นไป จะติดเชื้อจากการสูดฝอยละอองขนาดเล็ก การแพร่ทั้งสองวิธีมีการป้องกันที่มีประสิทธิภาพแตกต่างกัน ส่วนการแพร่เชื้อโดยการสัมผัส เช่น การจับมือกันหรือมือจับของใช้สาธารณะร่วมกัน แล้วมาแคะจมูกหรือเช็ดตาตนเองแล้วติดเชื้อ พบได้น้อยมาก การแพร่ทางอุจจาระอาจจะเป็นไปได้เพราะเชื้อออกมาทางอุจจาระได้ด้วย แต่การแพร่เชื้อวิธีนี้จะต้อง มีการทำให้น้ำล้างอุจจาระกระเด็นเป็นฝอยละอองเพื่อให้ผู้อื่นสูดดมเข้าไปในหลอดลมด้วย (เป็นวิธีการแพร่กระจายของเชื้อ SARS-CoV ในปี 2546 ในโรงแรมที่ฮ่องกง)
ผู้ที่มาจากดงระบาดของโรค COVID-19 และไม่มีอาการใด ๆ
สามารถแพร่เชื้อ ได้ไหม?
การตรวจผู้ที่อพยพจากเมืองอู่ฮั่นมายังประเทศเยอรมนีโดยเครื่องบิน
จำนวน 126 ราย พบว่า มี 2 รายที่ไม่มีอาการใด ๆ (ทั้งที่ไม่มีอาการจริง ๆ หรือไม่รู้ตัวว่ามีอาการเพราะมีอาการน้อยมาก) และให้ผลบวกกับการตรวจหา รหัสพันธุกรรมของเชื้อ SARS-CoV-2 และการเพาะเชื้อในเซลล์ Caco-2 cells ของคน ดังนั้น 2 รายนี้ที่ไม่มีอาการใด ๆ ยังมีเชื้อไวรัสเป็น ๆ ในคอหอยที่แพร่ เชื้อได้ถ้ามีการไอ จาม เกิดขึ้น
ใครคือผู้ที่เสี่ยงต่อการติดเชื้อ ?
บุคลากรทางการแพทย์และผู้ที่สัมผัสหรืออยู่ใกล้ชิดกับผู้ป่วยโดยเฉพาะในระยะที่ยังไม่ทราบว่าป่วยเป็นโรคนี้ การเข้าไปในที่ชุมชนแออัดที่อาจจะมีผู้ป่วยปะปนอยู่ด้วย ผู้ที่เดินทางมาจากดินแดนที่มีการระบาดของโรค COVID-19 อย่างมากเช่นที่ประเทศจีนตอนใต้ สิงคโปร์ หรือญี่ปุ่น ผู้ที่ไม่สวมหน้ากากอนามัยเมื่อไปดูแลผู้ป่วยที่มีอาการไอ ไข้ ในบ้านตนเองหรือสำนักงาน
ระยะฟักตัวของโรค COVID-19 คือกี่วัน?
ข้อมูลจากผู้ป่วย 1,099 รายในโรงพยาบาล 522 แห่งพบว่า ระยะฟักตัวของโรคโดยทั่วไปคือภายใน 14 วัน แต่มีช่วงเวลาระหว่าง 0 ถึง 24 วัน ร้อยละ 50 ของผู้ป่วยทั่วไปมีระยะฟักตัว 3 วัน ร้อยละ 50 ของผู้ป่วยหนักจะมีระยะฟักตัวเท่ากับ 2 วันเท่านั้น มีเพียง 14 รายจาก 1,099 รายหรือร้อยละ 1.27 เท่านั้นที่มีระยะฟักตัวระหว่าง 15-24 วัน และมีรายเดียวที่มีระยะฟักตัว 24 วัน ดังนั้น ผู้ป่วยร้อยละ 98 ขึ้นไป จะมีอาการภายใน 14 วันและส่วนมากมีอาการระหว่าง 3 ถึง 7 วัน
การจำกัดสถานที่ให้ผู้ตู้องสงสัยว่าติดเชื้อ กักกันตนเองใช้เวลากี่วัน?
โดยทั่วไป ใช้เวลา 14 วันในการจำกัดสถานที่ให้ผู้ต้องสงสัย ในระยะ 1 ถึง 14 วันแรกของระยะฟักตัว ให้อยู่ในโรงพยาบาลหรือสถานที่ที่อยู่ในความดูแลของกระทรวงหรือแพทย์ที่ได้รับมอบหมาย หากผู้นั้นไม่มีอาการใด ๆ (ไอหรือไข้) และผลการตรวจด้วยวิธี qRT-PCR จากสิ่งคัดหลั่งในระบบหายใจให้ผลลบ ก็สามารถกลับไปอยู่ที่บ้านได้ เพื่อเพิ่มความปลอดภัยให้แก่ชุมชน เมื่อผู้สัมผัสเชื้อกลับไปอยู่ที่บ้านหลัง 14 วันแล้ว ผู้นั้นควรอยู่ในบ้าน เข้าไปในที่ชุมนุมชนให้น้อยที่สุดและเท่าที่จำเป็น ให้สวมหน้ากากอนามัยถ้าต้องเข้าไปในที่ชุมนุมชนหรือขึ้นรถโดยสารหรือเข้าไปในห้างสรรพสินค้า หลังจาก 24 วันแล้วยังไม่มีไข้หรือไอ ให้ถือว่าผู้นั้นไม่แพร่เชื้อและไม่ติดเชื้อไวรัส SARS-CoV-2
เชื้อไวรัส SARS-CoV-2 เข้าไปในเซลล์มนุษย์
และก่อโรคได้อย่างไร?
เชื้อไวรัสต้องเข้าไปแบ่งตัวและเจริญเติบโตในเซลล์มนุษย์ เช่น เซลล์ของเยื่อบุหลอดลม จึงจะก่อโรคได้ เชื้อใช้ผิวเซลล์ของไวรัสจับกับ angiotensin converting enzyme II ที่ผิวเซลล์มนุษย์เพื่อเข้าไปเจริญเติบโตและเพิ่มจำนวนเชื้อในเซลล์มนุษย์ แล้วเซลล์มนุษย์ที่ติดเชื้อจะเพิ่มจำนวนและปล่อยเชื้อไวรัสออกมานอกเซลล์เพื่อไปก่อโรคในเซลล์ข้างเคียงต่อไป การที่เชื้อเพิ่มจำนวนมากขึ้นและเข้าไปในเซลล์ข้างเคียงอีกหลายรอบ จะทำลายเซลล์มนุษย์ในหลอดลมและปอด ทำให้ปอดอักเสบและการหายใจล้มเหลวในที่สุดหากระบบภูมิคุ้มกันของมนุษย์ไม่สามารถทำลายหรือควบคุมเชื้อให้ทันกาล
ทำไมสภาพในเนื้อปอดของผู้ตายจากโรค COVID-19
จึงมีผังพืดมาก?
โรค COVID-19 ก่อโรคได้รุนแรงในผู้สูงวัย (อายุเกิน 60 ปีขึ้นไป) เพราะระบบภูมิคุ้มกันที่ติดตัวมาแต่กำเนิดตามธรรมชาติเสื่อมไปตามวัยทำให้ไม่สามารถยับยั้งการเพิ่มจำนวนของเชื้อไวรัส SARS-CoV-2 ในเซลล์ที่หลอดลมและถุงลมในเนื้อปอดได้ทันกาล ทำให้เซลล์ที่ติดเชื้อจำนวนมากตายและทดแทนด้วยผังพืดในเวลา ๒-๓ สัปดาห์หลังการเจ็บป่วย ทำให้การหายใจล้มเหลวและผู้ป่วยถึงแก่กรรมในที่สุด
อัตราการตายต่อรายป่วยของโรคติดเชื้อไวรัสโคโรนาสูงมากไหม?
การติดเชื้อไวรัสโคโรนากลุ่มนี้ มีอัตราการตาย (case fatality rate) แตกต่างกันดังนี้
- ผู้ป่วยโรคติดเชื้อ SARS-CoV มีอัตราตายร้อยละ 9.5
- ผู้ป่วยโรคติดเชื้อ MERS-CoV มีอัตราตายร้อยละ 34.4
- ผู้ป่วยโรคติดเชื้อไวรัส SARS-CoV-2 มีอัตราตายเฉลี่ยร้อยละ 2.67
(ข้อมูลจาก SCMP ณ วันที่ 19 กุมภาพันธ์ 2563) ที่น่าสนใจคือ อัตราตายในประเทศจีนคิดเป็นร้อยละ 2.70 (ตาย 2,004 รายจาก 74,185 ราย) อัตราตายนอกประเทศจีนคิดเป็นร้อยละ 0.49 เท่านั้น(ตาย 5 รายจาก 1,012 รายและคนที่ตายยังมีบางคนเป็นคนจีนที่ออกมาจากพื้นที่ที่เป็นดงระบาด) อัตราตายนอกประเทศจีนจึงน้อยกว่าถึง 5.4 เท่า ผู้ที่ติดเชื้อนอกดงระบาด (นอกประเทศจีน) อาจจะได้รับเชื้อจำนวนน้อยกว่า ก็ได้
ผู้ที่ติดเชื้อมีอาการอะไรบ้าง?
ผู้ที่ติดเชื้อบางรายไม่แสดงอาการ บางรายมีอาการไอบางรายมีไข้และไอมีเสมหะ บางรายโดยเฉพาะผู้สูงวัยมีไข้และหายใจเร็ว หอบ จากปอดบวม มีน้อยรายที่มีอาการเจ็บคอ น้ำมูกไหลหรืออุจจาระร่วง เมื่อป่วยรุนแรง จะหายใจเร็วหอบ จนถึงการหายใจล้มเหลวและช็อคได้
การตรวจวินิจฉัยเพื่อหาผู้ติดเชื้อ ทำได้อย่างไรบ้าง?
- การตรวจหารหัสพันธุกรรมของเชื้อ สามารถตรวจพบได้จากสิ่งคัดหลั่งในทางเดินหายใจ เลือด อุจจาระและปัสสาวะ แต่ไม่ได้หมายความว่าจำนวนเชื้อที่ตรวจพบเป็นเชื้อที่มีชีวิตทั้งหมดหรือไม่? วิธีนี้ใช้เป็นวิธีมาตรฐานในการวินิจฉัยการติดเชื้อในขณะนี้
- การเพาะเชื้อโดยใช้เซลล์ชนิดต่าง ๆ วิธีนี้มีข้อดีคือแสดงว่า เชื้อยังมีชีวิตและสามารถแบ่งตัวได้ แต่จะทราบผลการตรวจช้ากว่าและทำการตรวจยากกว่า เซลล์ที่ใช้เพาะเลี้ยงเชื้อไวรัส SARS-CoV-2 จะเป็นเซลล์จากหลอดลม ไตหรือตับดังมีชื่อว่า human airway epithelial cell, Vero E6 (จาก kidney epithelial cells) และ Huh-7 (จากตับ) และ Caco-2 cell (จากเยื่อบุลำไส้ใหญ่ชนิด adenocarcinoma cell) การตรวจวินิจฉยั เพื่อ
- ส่วนการตรวจหาแอนติบอดีชนิด IgM จากเลือดต่อเชื้อชนิดนี้ด้วยวิธี ICT จะใช้ได้เมื่อผู้ป่วยเริ่มแสดงอาการของโรคแล้วเท่านั้น การตรวจจะให้ผลลบ ลวงได้ในผู้ที่อยู่ในระยะฟักตัวของโรคหรือผู้ที่ไม่แสดงอาการใด ๆ
- ต่อไปจะพัฒนาจนมีการตรวจหาระดับแอนติบอดีชนิด IgG 2 ครั้ง จากน้ำเหลืองเพื่อแสดงถึงการติดเชื้อไวรัส SARS-CoV-2
ยาที่ใช้รักษาโรค COVID-19 มีแล้วหรือยัง?
ยังไม่มียามาตรฐานที่รับรองว่าใช้ได้ผลดีแล้วในขณะนี้ ยาที่ใช้และปรากฎใน
ข่าวอยู่ในขณะนี้ถือว่าเป็นยาทดลองใช้เท่านั้น มีทั้งยาต้านไวรัส remdesivir,
chloroquine, lopinavir+ritonavir, interferon ชนิดพ่น, ยาอื่น ๆ อีก เช่น
losartan, แอนติบอดีชนิด monoclonal, น้ำเหลืองของผู้ป่วยที่หายจากโรคนี้ เป็น
ต้น นักวิทยาศาสตร์และแพทย์ในประเทศจีน น่าจะเป็นผู้ที่ประกาศและให้ข้อมูลที่
น่าเชื่อถือพร้อมกับวารสารทางการแพทย์ชั้นนำว่า ยาขนานใดใช้ได้ผลและปลอดภัย
ภายในเดือนมีนาคมถึงเดือนพฤษภาคม ปีนี้
การสวมใส่หน้ากากอนามัย ในบ้านและในที่ชุมชน มีหลักการอย่างไร?
การสวมหน้ากากอนามัยใช้หลักการว่า ท่านอยู่ในกลุ่มใดใน 4 กลุ่มและใช้ได้ในพื้นที่ประเทศไทย ที่ยังไม่ได้จัดเป็นดงระบาดของเชื้อไวรัส SARS-CoV-2
- ผู้ป่วยหรือผู้ที่มีไข้หรือไอ เป็นโรคติดเชื้อในปอดและหลอดลม (มีอาการไอ) หรือผู้สัมผัสผู้ป่วยแล้วคล้ายกับว่าจะป่วย ไอ
- สวมหน้ากากอนามัยตลอดเวลาและจำกัดตนเองให้อยู่แต่ในบ้าน ให้ไปตรวจหาเชื้อที่เป็นสาเหตุที่โรงพยาบาล
- ผู้สัมผัสผู้ป่วยหรือสงสัยว่าตนเองสัมผัสใกล้ชิด แต่ไม่มีอาการใด ๆ
- ให้สวมหน้ากากอนามัยและจำกัดตนเองให้อยู่แต่ในบ้านไว้ก่อน หากออกนอกบ้านและไปสัมผัสผู้อื่น ให้สวมหน้ากากอนามัยตลอดเวลา จนหมดระยะเวลาฟักตัวของโรคคือ 14 วันในขณะนี้
- ผู้ที่มีอายุเกิน 60 ปีหรือมีโรคประจำตัวคือ โรคปอด หลอดลมอุดกั้นเรื้อรัง หรือมีภูมิคุ้มกันต่ำจากการได้รับยาเคมีบำบัดหรือยากดภูมิคุ้มกัน
- ไม่ต้องสวมหน้ากากอนามัยเมื่ออยู่ในบ้าน หากออกนอกบ้านและไปสัมผัสผู้อื่น ควรสวมหน้ากากอนามัยตลอดเวลา โดยเฉพาะเวลาเข้าไปอยู่ในที่ชุมชน ห้างสรรพสินค้าที่มีลูกค้ามาก ในรถโดยสารและรถไฟฟ้าที่มีผู้โดยสารแออัด
- ผู้ที่มีอายุต่ำกว่า 60 ปีและไม่มีโรคประจำตัว แข็งแรงดี
- ไม่ต้องสวมหน้ากากอนามัย
ประสิทธิภาพของหน้ากากอนามัยในการป้องกันการติดเชื้อทางอากาศ เป็นอย่างไร?
ผู้ป่วยหรือผู้ต้องสงสัยว่า อาจจะติดเชื้อที่ใส่หน้ากากอนามัย สามารถลดการแพร่กระจายของฝอยละอองขนาดใหญ่และขนาดเล็กได้ถึงร้อยละ 80 ขึ้นไป จึงต้องสวมใส่ให้กระชับติดใบหน้าเมื่อผู้ต้องสงสัยว่าติดเชื้อจะเข้าไปเข้าในห้องเรียน ห้องท างาน ห้างสรรพสินค้า โรงภาพยนตร์ โรงแรม รถโดยสาร ในห้องปรับอากาศ (ที่จริงควรหลีกเลี่ยงการแพร่เชื้อโดยไม่เข้าไปในสถานที่เหล่านี้) ประชาชนทั่วไปที่สวมหน้ากากอนามัยจะป้องกันการติดเชื้อจากฝอยละอองขนาดใหญ่ได้ดี แต่ป้องกันการติดเชื้อจากฝอยละอองขนาดเล็กไม่เต็มที่ ผู้ที่สูงวัย มีโรคปอดหรือโรคประจ าตัวและต้องออกไปสู่ชุมชน จึงควรพิจารณาสวมหน้ากากอนามัยชนิด N-95 จึงจะป้องกันฝอยละอองที่ติดเชื้อได้อย่างมีประสิทธิภาพ
การป้องกันการติดเชื้อวิธีอื่น ๆ มีอีกไหม?
แนะนำการอยู่ห่างจากผู้ป่วยหรือผู้ที่มีอาการไออย่างน้อย 2 เมตร เพื่อป้องกันการติดเชื้อจากการสูดฝอยละอองขนาดใหญ่ การสวมหน้ากากอนามัยแบบทั่วไปจะป้องกันการติดเชื้อจากฝอยละอองขนาดใหญ่ได้ดี จึงควรสวมเมื่อเข้าไปอยู่ใกล้ชิดกับผู้อื่นเช่น บนรถโดยสาร การล้างมือหลังการจับหรือใช้ของสาธารณะร่วมกัน แนะนำใช้แอลกอฮอลเจลหรือล้างด้วยสบู่นาน 20 วินาทีการไม่ใช้มือขยี้ตาหรือแคะจมูกก่อนที่จะไปล้างมือ การอยู่ต้นลม การหลีกเลี่ยงเข้าไปในที่ชุมนุม การกินของร้อน ใช้ช้อนกลางยังเป็นวิธีพื้นฐานสำหรับการป้องกันโรคติดเชื้ออื่น ๆ ด้วย
คำแนะนำที่จะให้แก่คนขับรถแท็กซี่หรือรถสาธารณะที่รับผู้โดยสาร
จากสนามบินหรือด่านเข้าเมือง มีให้พิจารณาอย่างไรบ้าง?
เริ่มจาก ให้เตรียมแอลกอฮอลเจลเช็ดมือ หน้ากากอนามัยจำนวนเพียงพอให้แก่ตนเอง
และผู้โดยสาร ถ้าทำได้จัดการเรื่องการระบายอากาศภายในรถ แยกการไหลเวียนของอากาศในส่วนของตนและผู้โดยสาร และหาเครื่องกรองอากาศและทำลายเชื้อในอากาศติดตัวไว้ในรถให้เช็ดทำความสะอาดภายในรถ(ที่นั่งและประตูด้านใน)ด้วยน้ำยาทำลายเชื้อ povidone iodine หรือแอลกอฮอลในส่วนที่นั่งและตรงราวประตูส่วนที่มือของผู้โดยสารจะไปจับ
เมื่อจะรับผู้โดยสารขึ้นรถ ให้สอบถามก่อนว่า มาจากประเทศใด หากมาจากประเทศ
จีน ญี่ปุ่น สิงคโปร์ต้องเข้มงวดในการให้ข้อมูล ให้สอบถามว่า มีผู้ใดมีไข้ ไอ เจ็บคอ หากมี
ผู้โดยสารดังกล่าว แนะน าให้คุยกับผู้โดยสารเพื่อส่งไปรักษาตัวที่โรงพยาบาล ส่วนผู้โดยสาร ท่านอื่นที่ไม่มีไข้ ไอ ให้แจกหน้ากากอนามัยเพื่อสวมใส่และตนเองก็สวมใส่หน้ากากอนามัยด้วย ให้ผู้โดยสารเช็ดมือด้วยแอลกอฮอลเจลก่อนขึ้นรถ หากอากาศไม่ร้อนและผู้โดยสาร ยินยอม อาจจะเปิดหน้าต่างระบายลมในส่วนห้องผู้โดยสาร แล้วเชิญผู้โดยสารขึ้นรถ เมื่อถึง จุดหมายปลายทาง ก็รับหน้ากากอนามัยจากผู้โดยสารเพื่อนำไปทำลายต่อไป ให้ผู้โดยสาร เช็ดมือด้วยแอลกอฮอลเจลอีกครั้ง เมื่อผู้โดยสารลงจากรถ ให้ทำความสะอาดภายในรถและประตูด้านในทันทีและรอให้แห้งสัก 5 นาทีก่อนจะไปรับผู้โดยสารรายต่อไป แล้วล้างมือตนเองหรือเช็ดมือด้วยแอลกอฮอลเจลเป็นขั้นตอนสุดท้าย
วัคซีนป้องกันโรค COVID-19 จะมีให้ประชาชนได้ใช้เมื่อไร?
ถึงแม้จะมีเทคโนโลยีรองรับในการผลิตวัคซีนอยู่แล้ว แต่การผลิตวัคซีนป้องกันโรค COVID-19จะต้องมีขั้นตอนเพื่อตรวจสอบว่า ป้องกันการติดเชื้อได้จริงและใช้ได้อย่างปลอดภัยในมนุษย์ คาดว่า จะผลิตและการทดสอบจนผ่านการรับรองให้ใช้ได้ทั่วไปอย่างเร็วที่สุดในปี พ.ศ 2564
มาตรการอื่น ๆ ในการป้องกันการติดเชื้อ
ที่ยังอยู่ในขั้นทดลองหรือมีค่าใช้จ่ายสูง ยังมีไหม?
นอกจากหน้ากากอนามัยแล้ว อาจจะทำลายเชื้อไวรัสในช่องปากก่อนจะขึ้นรถ
โดยสารรถร่วมกัน โดยเตรียมน้ำยาอมกลั้วคอและช่องปากที่มี povidone iodine
(PVP-I) ร้อยละ 7 ไว้ในรถด้วย (ในเมืองไทย มีสินค้าขายเป็นน้ำยาเบตาดีน การ์เกิล
บ้วนปาก ปริมาณ 30 มล. มี PVP-I 70 มก.ต่อ มล. หรือใช้แบบ “เบตาดีน(R)โทรต
สเปรย์ คือพ่นใส่ช่องปากให้เลยซึ่งเป็นวิธีที่สะดวกมากในการนำมาใช้ มีคำแนะนำว่า
หากจะใช้ป้องกันการติดเชื้อไวรัส แนะนำให้พ่นช่องปากทุกวัน ๆ ละครั้งก่อนจะออก
จากบ้านไปยังที่มีฝูงชนหนาแน่นและให้สวมหน้ากากอนามัยด้วย) การใช้เครื่องกรอง
และทำลายเชื้อไวรัสในอากาศในห้องที่ทำงาน ในสถานที่ที่เป็นที่ชุมนุมชน ในห้อง
ประชุม เป็นต้น เพื่อลดทั้งฝอยละอองขนาดเล็กที่มีเชื้อโรคและ PM 2.5ในอากาศด้วย
ขอขอบคุณข้อมูลจาก
https://tmc.or.th/pdf/Covid-19-MD-AmornUpdate.pdf
สล็อตออนไลน์โจ๊กเกอร์เกมมิ่ง Joker8899 ผู้ให้บริการเกม Joker Gaming หรือ Joker123 สมัครสมาชิกได้ง่ายๆ ด้วยระบบออโต้ เพียงกดที่เมนูสมัครสมาชิก หรือสแกน QR Code ก็สามารถเริ่มต้นเกมเดิมพันออนไลน์ได้ทันที แล้วมาสนุก กับเกม Joker ด้วยกัน สร้างความฝันในการมีเงินทองมากมายของคุณให้เป็นจริงด้วยโจ๊กเกอร์เกมมิ่ง